In de kinderneurologie is een groeiende beweging op gang gekomen rond de praktijk van deprescribing over hoe medicaties zoveel mogelijk moeten worden afgebouwd. Hoe staat het met deprescribing in de psychiatrie? Jim van Os schrijft er deze blog over.
In mijn dagelijks leven in het UMC Utrecht heb ik onder andere veel te maken met de kinderneurologen
Een van hun belangrijkste gebieden betreft epilepsie bij kinderen. Een zorg die zij hebben is dat hun medicaties, de anti-epileptica, te lang en in te hoge dosis worden voorgeschreven, en te weinig in overleg met de kinderen en hun ouders. Dit is relevant, want de medicaties hebben behoorlijke bijwerkingen en er zijn zorgen over de impact van zware medicaties op de zich ontwikkelende kinderen. Dat moest veranderen, vonden ze.
Dus wat hebben ze gedaan?
Ze hebben een nieuwe praktijk en beweging uitgevonden, die deprescribing heet. In het Nederlands betekent dat zoveel als: medicatie afbouwen of stoppen. Natuurlijk, afbouwen van anti-epileptica brengt risico’s met zich mee, maar die kun je samen bespreken met kind en ouders, om vervolgens samen te beslissen wat te doen.
De kinderneurologen zijn eerlijk: ze vertellen ouders en kind dat de medicaties voor ieder kind weer anders zijn. Soms helpen ze zonder veel bijwerkingen, maar soms doen ze niet veel maar veroorzaken wel zware bijwerkingen. Het is voor ieder kind anders – je kunt het niet goed voorspellen.
Omdat het zo persoonlijk is kun je niet goed varen op standaard ‘evidence-based’ richtlijnen
Bij gebrek aan harde voorspelling moet je samen in goed overleg een persoonlijke weg vinden in de medicaties: welke medicaties, in welke dosis en voor hoe lang. De mening van het kind en de ouders zijn hierbij heel belangrijk en worden altijd bij het proces betrokken.
Op deze manier is er in de kinderneurologie een groeiende beweging op gang gekomen rond de praktijk van deprescribing met publicaties, apps en opleidingen voor artsen en verpleegkundigen over hoe medicaties zoveel mogelijk moeten worden afgebouwd. Het vinden van de minimum dosis is een kunst. En soms wil je medicatie gewoon stoppen.
En hoe staat het met deprescribing in de psychiatrie?
De situatie in de psychiatrie lijkt op die van de kinderneurologie. We gebruiken zware medicaties zoals lithium, antidepressiva en antipsychotica. Maar of ze gaan werken bij iemand kunnen we niet goed voorspellen: ook hier blijkt dat het voor iedereen anders is. Een persoonlijk leerproces van trial-and-error waar de richtlijnen geen uitspraak over kunnen doen.
Maar in de psychiatrie is de praktijk van samen beslissen rond hoe een persoon zijn weg kan gaan vinden in de medicaties minder goed ontwikkeld. Dat wil zeggen: bij een jong iemand die een eerste psychose krijgt gaat het in Nederland redelijk goed: er wordt heel persoonlijk gekeken naar welke medicatie en ook voor hoe lang. Vaak wordt er op een gegeven moment een poging tot afbouwen gedaan.
Maar er zijn veel meer mensen in de psychiatrie die al lange tijd medicaties krijgen – en daar is een groot probleem. Het betreft de grote groep van mensen in de psychiatrie die veel pillen slikken maar waar niet actief wordt gekeken of die (nog) nodig zijn, of ze nog werken, of het niet te veel medicaties zijn, of te hoog gedoseerd en of er niet teveel bijwerkingen zijn.
En erger: als de persoon en/of de familie vragen hebben over deze medicaties en een psychiater willen zien om actief het proces van samen beslissen te beginnen, blijkt dat in de praktijk niet zelden best moeilijk.
Het online spreekuur bij PsychoseNet krijgt hier heel veel vragen over
Bijvoorbeeld een patiënt die al 20 jaar stabiel was en de lithium wilde afbouwen. De psychiater echter zei simpelweg dat dat niet kon. Toen ze om een andere psychiater vroeg zei hij dat dat niet mogelijk was. Dat is dus niet ‘samen beslissen’.
Of de patiënt en zijn moeder die schreven dat ze zich zorgen maakten over de vele medicaties die hij al jaren moest slikken en waar niet over te praten viel met een psychiater in de organisatie. We deden een second opinion en maakten een plan dat naar de psychiater werd gestuurd – maar voordat het plan in uitvoering kon worden gebracht overleed de patiënt.
Vandaar dat je op PsychoseNet tips kunt vinden over hoe je dit aan kunt pakken
We hebben waardevolle tips om je medicatie af te bouwen: Tips voor het afbouwen van medicatie
Ook hebben we tips over hoe je je weg kunt vinden in de bijwerkingen van de antipsychotica, met onze antipsychotica bijwerkingen keuzetool:
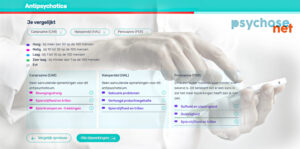
Een psychiater kan bijvoorbeeld niet weigeren om de medicatie te veranderen – dat is aan de (wilsbekwame) patiënt – althans zo staat het in de wet. En als je een goede reden hebt om een andere psychiater aan te vragen kan dat ook.
Herstel betekent dat je gecalculeerde risico’s neemt
Pas op: er zijn natuurlijk psychiaters en instellingen die wél heel zorgvuldig omgaan met medicatie en voortdurend het persoonlijke proces van samen beslissen toepassen, en weten dat het pad naar herstel gepaard gaat met het nemen van gecalculeerde risico’s.
Herstel betekent dat je eigen regie gaat pakken over aspecten van je leven en je behandeling. Het brengt empowerment om te gaan experimenteren – ook als dat risico’s met zich brengt. Dit is iets waar niet alle hulpverleners van op de hoogte zijn.
Zorg dus dat je onze tips hebt gelezen en laat ze zien aan je hulpverlener als je denkt dat samen beslissen niet wordt toegepast.
Meer weten over PsychoseNet?
- De Mini College’s van PsychoseNet
- Innovatie in de Hulpverlening: eSpreekuur & Chat bij Psychosenet.nl
- Ontstaan van PsychoseNet
Heb je een vraag?
Onze experts beantwoorden jouw vraag in het online Spreekuur van PsychoseNet. Gratis en anoniem.
Wil je PsychoseNet steunen?
Wordt donateur en help ons om mooie projecten te realiseren.








2 reacties op “Deprescribing – medicatie afbouwen in de Psychiatrie, een probleem?”
Mooi dat hier toenemend aandacht voor is. Zelf hebben we -mijn zoon, de behandelaar en de instelling waarin hij is opgenomen – de afgelopen twee jaar ervaring opgedaan met afbouw van Clozapine. Ik schreef er een verslagje van. Kan ik dat ergens op psychosenet kwijt?
Hoi Luc,
Leuk dat je een verslag hebt geschreven. Je zou kunnen overwegen er een blog van te maken voor Psychosenet. Op PsychoseNet plaatsen we veel blogs, we houden van verhalen.
Meer weten over bloggen bij PsychoseNet?
• Onze voorwaarden voor bloggen vind je hier:
• En via deze link kan je een blog indienen. (svp blogs niet via de mail aanleveren)
Mocht je vragen hebben, dan zijn we bereikbaar via de mail: blogs@psychosenet.nl
Groet,
Geeske
Hoofdredacteur PsychoseNet