Nieuwste items
blog
26 april 2024 –
Myrrhe van Spronsen
blog
24 april 2024 –
Suus
boek
22 april 2024 –
Redactie PsychoseNet
Niets missen?
We plaatsen dagelijks nieuwe artikelen en andere interessante items op PsychoseNet.
Over welk onderwerp wil je meer weten?
Onze hoofdstukken zijn geschreven door de professionals van PsychoseNet. Goede informatie, met perspectief. Bekijk ze allemaal! 👌
Mogen we je helpen?
Heb je een vraag voor een psychiater of ervaringsdeskundige? Wil je chatten met een chatprofessional met eigen ervaring? Of zoek je contact met lotgenoten?
De hulplijnen van PsychoseNet
Klik op een button voor meer informatie.
De betekenis van psychose
De betekenis van Psychose: Heeft psychose een verborgen betekenis? Professor Jim van Os vertelt dat een psychose niet willekeurige gedachten of beelden zijn.
Heb je de blogs van Jim van Os al gespot?
Jim schrijft om de week een nieuwe blog voor PsychoseNet. Hij bespreekt diverse actuele onderwerpen uit de GGZ. Aanrader!Ga naar de blogs van Jim van Os
Crisiskaart
Met een crisiskaart heb je de mogelijkheid zaken rond een (psychische) crisis vooraf te regelen. Samen met een crisiskaartconsulent maak je een crisisplan waarin wordt beschreven wat voor jouw belangrijk is in geval van een (psychische) crisis.Bekijk de crisiskaart
Slaapmiddelen, slapeloosheid en Slapen
Slaap en slapeloosheid zijn een frequent probleem. Mensen grijpen naar slaapmiddelen als oplossing, slaapmiddelen bestaan eigenlijk niet.
blog
26 april 2024 –
Myrrhe van Spronsen
blog
24 april 2024 –
Suus
boek
22 april 2024 –
Redactie PsychoseNet
blog
22 april 2024 –
Jim van Os
boek
17 april 2024 –
Redactie PsychoseNet
Wil je jouw blog of herstelverhaal ook delen? Je blog indienen doe je zo: blogvoorwaarden goed door. 2. Stuur via deze link je gastblog in.
Goede gesprekken met Jim van Os
Jim van Os is de host van de PsychoseNet podcast. Zijn gesprekken zijn menselijk met ruimte voor alle facetten van herstel.
Zoek je meer informatie over een podcast? Klik op het informatie logo voor de omschrijving.
De PsychoseNet podcasts worden gehost op het podcast platform Buzzsprout .
Word donateur van PsychoseNet!
PsychoseNet is het eerste online zelfregiecentrum. Dankzij jouw donatie kunnen we ons blijven ontwikkelen.
VIDEO
Nieuwste items in de kennisbank
Clara Koek
Psychotherapeut – met ervaringskennis rondom psychose
Clara Koek
Psychotherapeut – met ervaringskennis rondom psychose
Heb je een vraag?
Stel je vraag gratis en anoniem aan onze experts via het eSpreekuur.
Zoeken in de kennisbank
Vind het antwoord op je vraag in onze kennisbank.
Waar ben je naar op zoek?
Er zijn in totaal 3571 vragen gesteld aan 13 experts
Mini-College’s over goede zorg
In deze mini-college’s praat prof. dr. Jim van Os je bij over diverse onderwerpen over de Zorg en GGZ.
mini-college
17 maart 2020 –
Jim van Os
mini-college
7 november 2022 –
Jim van Os
mini-college
7 november 2022 –
Jim van Os
mini-college
7 november 2022 –
Jim van Os
mini-college
7 november 2022 –
Jim van Os
mini-college
7 november 2022 –
Jim van Os
mini-college
7 november 2022 –
Jim van Os
mini-college
7 november 2022 –
Jim van Os
Het YouTube Kanaal van PsychoseNet
In de video-collectie op het PsychoseNet YouTube Kanaal vind je video’s, vlogs, animaties, documentaires en meer.
VIDEO
Als je medicijnen niet meer leverbaar zijn. En dan?
Tussen spiritualiteit en antipsychotica – het dilemma van Dennis
Bipolair zonder lithium, kan dat en hoe doe je dat?
Wat is Angst? – en wat doet het met je?
De noodzaak tot cocreatie in de GGZ – de persoonlijke missie van Lars
Van psychose naar balans: het belang van voeding en weerbaarheid
Bekijk je video’s liever per onderwerp?
Dit zijn onze onderwerpen:
Alle video’s zien?
De boeken van PsychoseNet
In onze digitale bibliotheek vind je een gevarieerde verzameling boeken voor jong en oud over zorg, herstel en GGZ.
Ruim een miljoen Nederlanders slikt antidepressiva. Staat onze psychische gezondheid inderdaad onder druk door de alsmaar toenemende stress?
Een wolk om mij heen is een poëtisch, eerlijk én hoopgevend verhaal over een meisje dat probeert te gaan leven. Leven met een donderwolk.
Ruppert beschrijft zowel vanuit slachtoffer- als daderperspectief hoe seksueel trauma ontstaat en welke diepingrijpende gevolgen het heeft.
Dirk de Wachter, als arts opgeleid om mensen te helpen, onderzoekt in Vertroostingen wat we doen wanneer het noodlot bij ons zelf toeslaat.
In dit boek vind je gedrag wat bij somberheid kan horen, oorzaken èn lichtpuntjes die je kunnen helpen. Een boek van Mariet van de Merwe.
Lilian Hanekamp geeft in het boek Wanneer voelen voor een kind gevaarlijk is een rauw en schrijnend beeld van haar onveilige jeugd.
Op 3 november 2013 beëindigt de dan 39-jarige Jan bewust zijn leven. Een leven dat hem alles, maar ook niets te bieden heeft.
David Dewulf neemt je mee op een innerlijke reis die je opnieuw kan doen genieten van dit tijdelijke geschenk dat het leven heet.
Bovenal is dit een boek dat je helpt je hart opnieuw te openen, en te leven. Want leven is… sterker worden waar het pijn doet.
Eindelijk thuis vat een kernthema van Nouwens werk samen: ook een crisis kan vruchtbaar zijn. Een spiritueel boek in de katholieke traditie.
Hesther Selbeck schreef Het Mongoolse paard het meisje en de therapeut. Ze is systeemtherapeut en ontwikkelde Contextuele Paardentherapie.
Peter Dierinck pleit in zijn boek ‘Hoop verlenen’ voor een vermaatschappelijking van de geestelijke gezondheidszorg en meer participatie en inclusie.
In Kwetsbaar sterk vertellen 15 mensen hun herstelverhaal. Ze schrijven over hoe het voelt om te leven met een psychische kwetsbaarheid.
Jules Tielens schreef dit vervolg op zijn boek ‘In gesprek met psychose’: wat is psychose en hoe herstel je.
Handboek psychose geeft nieuwe inzichten in de aard van psychotische symptomen en spitst zich toe op de praktijk van behandelen.
Met de transformatieve aanpak uit Het is niet bij jou begonnen is het mogelijk de cyclus van trauma te doorbreken.
Merijntje Betzema laat in Zee van ruimte zien dat je ongeacht een diagnose als autisme een manier van leven kunt zoeken die past bij jou.
In ‘Werken als een gek’ vertelt Marieke Sweens aan de hand van haar eigen verhaal hoe je als werknemer je psychische aandoening bespreekbaar kunt maken.
Honderdduizenden mensen kampen met vermoeidheid. Dit boek biedt een andere kijk op vermoeidheid, met elf strategieën voor energiek leven.
Koos Neuvel en Caroline de Pater zijn twee jaar te gast geweest in een psychiatrische kliniek. Ze schreven het boek ’t is hier een gekkenhuis.
We kunnen beginnen met de aanpak van seksueel geweld, als we het doorbreken van de stilte gepaard laten gaan met kennis en wezenlijk begrip.
‘De Magier’ is gebaseerd op de ervaringen van Vincent Sjoerd Swierstra. Tijdens zijn studietijd in Amsterdam belandde hij langzaam in een psychose.
Materiele ongelijkheid heeft een psychologisch effect omdat het onze ideeen over superioriteit en inferioriteit bepaalt.
Dit unieke boek combineert het perspectief van een ervaringsdeskundige met dat van een expert op een heel toegankelijke manier.
Eenvoudige tips voor moeilijke zorg voor iedereen die werkt met mensen met een chronische psychiatrische stoornis.
Door hierover te schrijven hoop ik u meer inzicht te geven in de problematiek waar deze jeugd mee kampt. Een boek van Noortje Sanders.
In Verademing beschrijven Koen de Jong en Bram Bakker manieren om te ontspannen. Met oefeningen waar je meteen mee aan de slag kunt.
Een inspirerend boek dat hoop geeft en laat zien dat je een depressie kunt overwinnen, zonder terugval erna en zonder antidepressiva.
Gebroken Spiegelbeeld, Hanneke Raidt heeft een dissociatieve identiteitsstoornis (DIS) door traumatische gebeurtenissen uit haar kindertijd.
Nadya van der Sluis raakte tijdens haar stage in een psychose. Ze neemt je in Van kwetsbaarheid naar kracht mee met haar kwetsbaarheid.
Thomas Bock zocht mensen op met psychosegevoeligheid die buiten de instelling leven en sprak met hen uitvoerig over hun leven.
Bink is een psychologische roman over verslaving. Nathalie kruipt zoals geen ander dat kan in de huid van de psychosegevoelige Bink Santillian.
Ziektes kunnen fungeren als zondebok, waaraan oorzaken, eigenschappen en gevolgen worden toegeschreven uit het rijk der mythen.
Het boek Ik zie anders niks aan je van Menno Oosterhof neemt vooroordelen weg, ontkracht mythes en heeft voorbeelden uit zijn eigen praktijk.
Ik durf niets maar doe alles is een inspirerend verhaal vol humor en lef van Martine Bakker. Hij ging optreden als stand-upcomedian.
In dit persoonlijke verhaal voert Vroon je volledig oprecht, open en doodeerlijk mee in haar sombere gedachten, maar biedt ze ook hoop.
Hoe kunnen we de risico’s van mindfulness voor mensen met een traumaverleden minimaliseren en ze er toch de vruchten van laten plukken?
Gek van mezelf geeft een unieke kijk in het hoofd van iemand die continu bang is om dood te gaan. Met humor en zelfspot geschreven.
In het boek Dansen beschrijft Lonneke Tomas 61 korte, openhartige blogs met een gezonde dosis humor en zelfspot hoe ze door het leven danst.
Als Anna de Witt in Wendingen naar Londen verhuist om te samenwonen, neemt haar leven een volledig onverwachte en ingrijpende wending.
Rood is ja is Sara Kroos’ eerlijke en confronterende verhaal over herhalend misbruik, leven met psychische klachten en de weg naar herstel.
In Morgen stap ik eruit, van auteur Blomster, is de vraag of Linde bij de zelfdoding van haar geliefde wil zijn.
De kracht van nu is een spirituele boek; Door je over te geven aan het Nu vinden we vreugde en zijn we in staat ons ware zelf te omarmen.
Ervaringsdeskundigen leggen uit wat hyperventilatie is, hoe angst en paniek ontstaan, wat de symptomen zijn en wie er extra vatbaar voor is.
In De aandacht verloren linkt bestsellerauteur Johann Hari onze afgenomen concentratie aan de digitalisering van onze maatschappij.
Door de polyvagaaltheorie hebben we inzicht gekregen waarom mensen na trauma zo moeilijk terugkeren naar een toestand van rust en vertrouwen.
Julia Baird vertelt ze hoe ze haar eigen ‘innerlijke gloed’ wist te cultiveren in het licht van een levensbedreigende ziekte.
In ‘Taalkracht’ presenteert een rijk palet van schrijvers betekenisvolle taalverschuivingen. Met bijdragen van Paul Verhaeghe, Trudy Dehue en Jim van Os.
Psychose bij jongeren biedt hulpverleners en naasten ruggensteun om in verbinding te blijven met psychosegevoelige jongeren.
Een betere, herstelondersteunende ggz, dat willen we allemaal. Maar hoe dan? Dit doe-boek HART voor HERSTEL van Remke van Staveren biedt inspirerende verhalen, voorbeelden uit de praktijk, ideeën en tips.
Hoe kan de behandelaar zorgen voor hoop en wat kan deze doen om het contact te optimaliseren wanneer er sprake is van suïcidaal gedrag?
Seksueel grensoverschrijdend gedrag in de zorg, echt waar?! MeToo. Ook binnen de afhankelijkheidsrelatie tussen patiënt en zorgverlener.
Breuklijnen in de familie van Karl Pillemer is een unieke gids voor herkenning en herstel van families die door vervreemding zijn verscheurd.
Vanaf haar vroege jeugd was Arnhild Lauveng opgenomen op psychiatrische afdelingen. Toch ze vond haar woorden en haar leven terug.
Een diepgravend onderzoek naar familiebanden, onverwerkte trauma’s, vergeten geschiedenis en kind-zijn. Een autobiografie.
Sociaal contact een belangrijke bescherming tegen stress? Jazeker. In dit boek lees je alles over het activeren van de nervus vagus. Doen!
In het boek Het geschenk leer je om je slechtste momenten te zien als je beste leermeester, en vind je vrijheid door de kracht die erin zit.
In deze autobiografie neemt Johan je vanaf zijn jeugd mee in zijn turbulente leven naar zijn eerste psychose.
Saskia leerde haar angst begrijpen en gaf het een plek. De schoonheid van angst is voor iedereen die lijdt aan angst of zorgelijkheid.
Dit unieke stripboek legt het wonderlijke van trauma uit, hoe het de hersenen verwart en het lichaam beïnvloedt.
In De kracht van je intuïtie leert hoogleraar Gerd Gigerenzer je hoe je betere besluiten kunt nemen als je op je intuïtie vertrouwt.
Een cabaretier met een depressie: je zou bijna denken dat het een grap is. Maar de depressie van Mike Boddé was beslist niet om te lachen.
Lang was Muriel in behandeling in de psychiatrische zorg. “Ik lag aan stukjes”, zegt ze. Ze schreef het boek Getuigenis van een gek”.
Mijn moeder kookt soep van tafelpoten gaat over de elfjarige Fiep, die opgroeit met een moeder met een bipolaire stoornis.
Humeuren en temperamenten is een boek waar de lezer zijn tanden in kan zetten: een staalkaart van emoties. Het boek van Gerrit Komrij.
In dit boek laat psycholoog Thijs Launspach zien dat verbinding het tegengif is in een wereld van nooit-genoeg-zijn.
De wereld door de bril van psychiater Dirk De Wachter. We leven in borderlinetijden. In de psychiatrie is borderline vandaag met voorsprong de vaakst gestelde diagnose.
In ‘De meetmaatschappij’ neemt Berend van der Kolk onze collectieve meetobsessie onder de loep. Kunnen we alles meten?
Ieder van ons heeft een innerlijk kind in zich. Maar hoe kun je met dat kind in contact komen en het geven wat het nodig heeft?
Deze roman is een fictief verhaal: Een trauma op jeugdige leeftijd kan later psychoses veroorzaken, waardoor waanzin als realiteit worden ervaren.
“In dit boek staat mijn waargebeurde verhaal over de psychose die ik kreeg na de bevalling, met hele moeilijke momenten en ook mooie momenten.”
Het boek ‘Piekeren over zelfdoding’ biedt een stapsgewijze methode om minder last te hebben van gedachten over zelfdoding.
De liefde van de tienjarige Margot voor haar vader die kunstschilder is en zich door weinig mensen begrepen voelt, wordt op de proef gesteld.
PA(A)Z op! is een psychiatrische roman over pieken en dalen in het leven van de schrijver Roselien. Roselien heeft een psychosegevoeligheid.
Zegen de dochter van Warsan Shire gaat over een meisje dat opgevoed wordt door de stemmen in haar hoofd zonder dat iemand voor haar zorgt.
“A groundbreaking book showing the link between Adverse Childhood Experiences (ACEs) and adult illnesses such as heart disease, autoimmune disease.”
Wat echt werkt bij kinderen met autisme is praktische en informatieve gids die een inzicht biedt en concrete strategieën en tools aanreikt.
Alex Rutten schildert van Jan Foudraine een levendig portret van Foudraine als denker, doener en voorvechter van de psychotherapie.
Jos Dröes kijkt in Ruimte maken voor herstel terug op zijn loopbaan als psychiater. Een persoonlijk verhaal uit de herstelbeweging.
FACT-Psychiater Remke van Staveren schrijft over het zoeken naar verbinding met jezelf, met de ander, en met de samenleving.
Herstel in de pocket voor GGZ zorgverleners van Remke van Staveren. Helpt cliënt en naasten ontdekken wat werkt bij mentale ontregeling.
Na ellende sterker tevoorschijn komen? In de wetenschap heet dat Post Traumatische Groei -> ‘what doesn’t kill you, makes you stronger’.
Iedereen autistisch beschrijft op analytische, humoristische wijze de zoektocht van een psycholoog die de diagnose ASS krijgt.
Een therapeutisch, filosofisch en kunstzinnig boek voor iedereen die te maken heeft met psychose en op zoek is naar hulp binnen de GGZ.
Wat als medicatie bij de ivf-behandeling voor psychische nevenwerkingen zorgt? Lees Een tijd tussen al mijn tijden van Veerle Janssens.
Eén à twee procent van de Nederlanders is bipolair. In dit boek laten mensen met een bipolaire stoornis zichzelf zien, in woord en beeld.
Auteur Henk Jans laat in dit boek zien hoe hij de zin van het leven opnieuw ontdekte nadat zijn bestaan na een psychose een dieptepunt had bereikt.
How to fail is gebaseerd op het simpele principe dat het ons sterker maakt als we begrijpen waarom we falen.
We zijn God niet gaat over een nieuwe kijk op psychisch lijden, diagnose en behandeling. Over autonomie, bewustzijn en cocreatie.
Sinead O’Connor heeft PTSS, ze heeft haar trauma verwerkt in kunst en bereikte een groot publiek. Ze is vaker keren opgenomen geweest.
Naasten van mensen met depressiegevoeligheid missen vaak begrip, steun en informatie. Het boek Je partners depressie samen verwerken helpt.
Ik was een druppel is het resultaat van ploeteren en wroeten in rauwe emoties na zelfdoding van een dierbare, omgezet in poëzie.
De Treurwilg is een fictief verhaal gebaseerd op gebeurtenissen uit de realiteit over een man met psychiatrische problemen.
Rumi’s poëzie is een trouwe metgezel voor ieder van ons op de reis naar binnen, op zoek naar hoop, licht, stilte, vriendschap en liefde.
Jelte Krijnsens Broertje dood is een eerbetoon aan zijn kleine broertje, dat hij nooit heeft gezien, maar levenslang op zijn netvlies heeft.
In Veel succes met je PTSS van Marijke Groot komt veel meer aan bod dan alleen PTSS. Dit is haar 2e bundel met berichten uit de GGZ.
In gezinstherapeut zijn geeft Peter Rober een antwoord op de vraag hoe de gezinstherapeut kan helpen en een verschil kan maken.
In de verhalenbundel Psychose! staan verhalen die John Jongejan in het verleden heeft geschreven, aangevuld met zijn eigen ervaringen.
Pieter Koolwijk schreef een vervolg op het bekroonde boek ‘Gozert’. Ditmaal gaat het over Luna, een meisje dat ook stemmen hoort.
Red mij niet is een Praktisch handboek over hoe je iemand die het zwaar heeft tot steun kunt zijn zonder het probleem te willen oplossen.
Betrouwbare, herstelgerichte boeken over de zorg
Met jouw aankoop steun je PsychoseNet. Een greep uit ons assortiment:
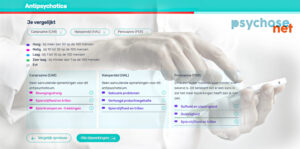
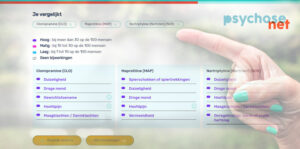
Vergelijk medicatie en hun bijwerkingen
Vergelijk antipsychotica en antidepressiva en hun bijwerkingen met deze tools. Deze medicaties kunnen nare bijwerkingen geven.
tool
30 maart 2023 –
Redactie PsychoseNet
tool
30 maart 2023 –
Redactie PsychoseNet
Aan de slag met je mentale basisbehoeften
Iedere persoon heeft een unieke behoefte. Wat heb jij nodig?
page
15 augustus 2023 –
Steppingstones
page
15 augustus 2023 –
Steppingstones
page
21 augustus 2023 –
Steppingstones
Je zorg vinden en organiseren
Hulpmiddelen om een (nieuwe) crisis te voorkomen en om je bij staan tijdens herstel. Ken je ze al?
page
18 september 2017 –
Jim van Os
page
8 september 2017 –
Jim van Os
page
23 februari 2017 –
Redactie PsychoseNet
page
17 september 2021 –
Jim van Os
Medicatie afbouwen
PsychoseNet is voor verantwoord medicatiegebruik en voor veilig afbouwen van je medicijnen
page
4 mei 2017 –
Jim van Os
page
4 mei 2017 –
Jim van Os
page
4 april 2018 –
Jim van Os
page
4 april 2018 –
Jim van Os
page
4 mei 2017 –
Jim van Os
page
16 november 2022 –
Jim van Os
page
15 juli 2020 –
Jim van Os
Wat te doen bij crisis?
Mensen die psychische klachten ervaren kunnen soms ernstig ontregeld raken. Hier lees je wat je kunt doen.
page
8 september 2017 –
Jim van Os
page
17 juli 2015 –
Jim van Os
page
20 september 2021 –
Jim van Os
page
20 september 2021 –
Jim van Os
page
13 september 2017 –
Jim van Os
Ken je de onderwerpen van PsychoseNet al? Betrouwbare, hoopvolle en herstelgerichte informatie, geschreven door experts.
De animaties van PsychoseNet
In onze animaties praten we je bij over psychose, verantwoorde medicatie en medicatie afbouw en meer.
VIDEO
Wat is een psychose eigenlijk?
We hebben allemaal het vermogen om ons dingen in te beelden. Extreme achterdocht (wanen) en het waarnemen van stemmen waar je geen controle meer over hebt (hallucinaties) zijn symptomen waar je hulp voor nodig hebt.
Moet ik die antipsychotica nemen?
Als je een psychose hebt, zal een arts je vaak voor stellen om een antipsychoticum te gebruiken. In deze animatie geven we de voor- en nadelen van het nemen van medicatie.
Hoe ga je om met stemmen?
Als je gevoelig bent voor psychoses hoor je soms stemmen. Stemmen zijn gedachten die zo belangrijk zijn dat je ze kunt horen. In deze animatie wordt uitgelegd hoe je met stemmen om kunt leren gaan.
Ken je onze vragenlijsten al?
Ontdek met onze vragenlijsten of jouw medicatie in balans is qua werking en bijwerkingen. Of verken hoe het staat met je motivatie. En meer.
vragenlijst
22 maart 2023 –
Redactie PsychoseNet
vragenlijst
12 april 2023 –
Redactie PsychoseNet
vragenlijst
17 augustus 2023 –
Redactie PsychoseNet
vragenlijst
17 juli 2023 –
Redactie PsychoseNet
vragenlijst
28 juni 2023 –
Redactie PsychoseNet
vragenlijst
26 februari 2024 –
Redactie PsychoseNet
vragenlijst
5 september 2023 –
Redactie PsychoseNet
vragenlijst
21 juli 2023 –
Redactie PsychoseNet
vragenlijst
1 februari 2024 –
Redactie PsychoseNet
vragenlijst
12 mei 2023 –
Redactie PsychoseNet
vragenlijst
30 juli 2023 –
Redactie PsychoseNet
vragenlijst
11 augustus 2023 –
Redactie PsychoseNet
vragenlijst
5 juli 2023 –
Redactie PsychoseNet
vragenlijst
1 juli 2023 –
Redactie PsychoseNet
Blijf op de hoogte
De nieuwsbrief is een populair onderdeel van PsychoseNet.
Apps kunnen superhandig zijn
Zit er iets voor je bij?
Vind meer informatie over alle apps en hun werking. 👇
Wil je ons steunen?
Steun ons!
Doneer met onze QR code
Draag bij aan PsychoseNet


 Clara Koek
Clara Koek Machteld Marcelis
Machteld Marcelis Clara Koek
Clara Koek